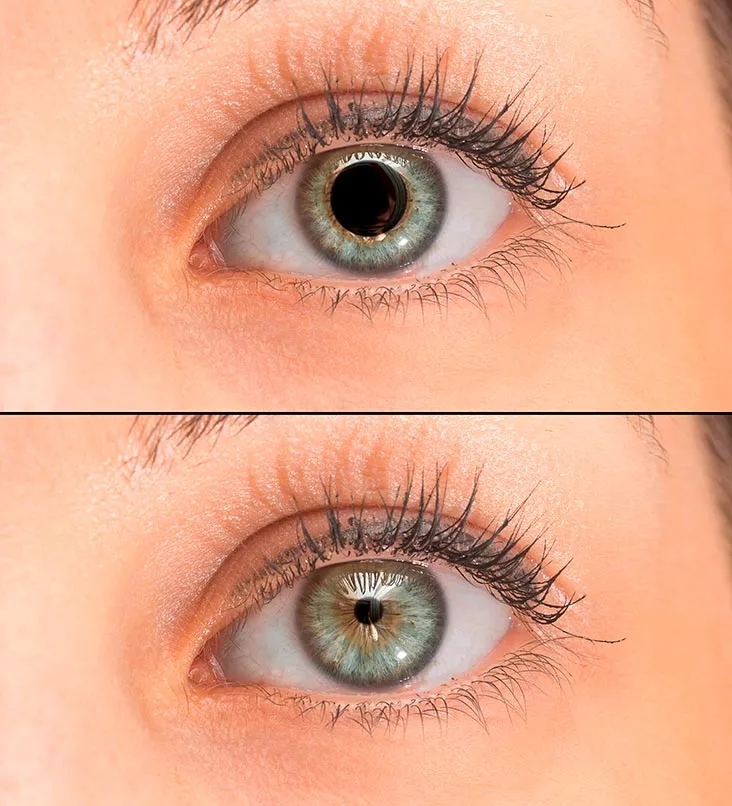
La ptosis palpebral, comúnmente conocida como caída del párpado, es una condición en la que uno o ambos párpados superiores se caen, cubriendo total o parcialmente la pupila y afectando la visión. Este problema puede tener diversas causas y requerir diferentes enfoques para su manejo.
¿Qué causa la ptosis palpebral?
La ptosis palpebral, o caída del párpado superior, puede ser causada por una variedad de factores que afectan la función muscular y nerviosa del párpado. Comprender estas causas es crucial para el diagnóstico y tratamiento adecuados. Las causas pueden ser congénitas o adquiridas.
Factores congénitos: Algunos niños nacen con músculos del párpado débil o con anomalías en los nervios que controlan estos músculos, resultando en ptosis congénita. Esta condición se debe generalmente a un desarrollo anormal del músculo elevador del párpado o del nervio oculomotor durante el desarrollo fetal. La ptosis congénita puede presentarse en uno o ambos ojos y varía en severidad. En casos graves, puede interferir con la visión del niño y requerir intervención quirúrgica temprana para prevenir problemas visuales como la ambliopía (ojo vago).
Factores adquiridos: La ptosis palpebral adquirida puede desarrollarse a lo largo de la vida debido a varios factores. Uno de los más comunes es el envejecimiento. A medida que las personas envejecen, la piel y los músculos del párpado pueden perder su elasticidad y fuerza, resultando en un párpado caído. Este proceso es una parte natural del envejecimiento y puede afectar la apariencia y la función del ojo.
Lesiones o cirugías previas en los ojos también pueden ser responsables de la ptosis palpebral adquirida. Traumas directos al ojo o cirugías que implican manipulación de los párpados pueden dañar los músculos o nervios del párpado, resultando en su caída. Este daño puede ser temporal o permanente, dependiendo de la severidad del trauma o la intervención quirúrgica.
Enfermedades neurológicas como el síndrome de Horner y la miastenia gravis también pueden causar ptosis. El síndrome de Horner afecta el sistema nervioso simpático y resulta en una tríada de síntomas: ptosis, miosis (contracción de la pupila) y anhidrosis (falta de sudoración) en el lado afectado del rostro. La miastenia gravis es una enfermedad autoinmune que afecta la comunicación entre los nervios y los músculos, provocando debilidad muscular y ptosis fluctuante, que puede empeorar con la fatiga y mejorar con el descanso.
Los tumores que afectan los nervios o músculos del párpado pueden causar ptosis. Tumores en la órbita ocular o en el cerebro que comprimen el nervio oculomotor pueden interferir con la capacidad del músculo elevador para levantar el párpado. La identificación y tratamiento temprano de estos tumores es crucial para prevenir daños permanentes.
El uso prolongado de lentes de contacto también puede contribuir a la ptosis. El uso diario y prolongado de lentes de contacto puede debilitar los músculos del párpado debido a la manipulación repetida del párpado superior. Este factor es más común en personas que han usado lentes de contacto durante muchos años y puede ser reversible si se cambia a gafas o se reduce el uso de lentes de contacto.
¿Cómo se cura la ptosis palpebral?
El tratamiento de la ptosis palpebral depende de la causa subyacente, la severidad del problema y las necesidades específicas del paciente. Los tratamientos pueden ser quirúrgicos, no quirúrgicos o médicos. A continuación, se describen en detalle estas opciones de tratamiento.
Cirugía
La cirugía es la opción de tratamiento más común y efectiva para la ptosis palpebral, especialmente en casos moderados a severos.
Blefaroplastia: La blefaroplastia es un procedimiento quirúrgico que elimina el exceso de piel, músculo y, a veces, grasa del párpado superior. Aunque este procedimiento se realiza a menudo por razones estéticas, también puede mejorar la funcionalidad del párpado al reducir la caída que interfiere con la visión. La blefaroplastia es especialmente útil en pacientes donde la ptosis es causada por el envejecimiento y la laxitud de la piel del párpado.
Cirugía del músculo elevador: Este procedimiento se centra en el músculo elevador del párpado, que es el principal músculo responsable de levantar el párpado superior. En esta cirugía, el músculo elevador puede ser acortado o reforzado para mejorar su capacidad de levantar el párpado. Este tipo de cirugía es particularmente útil en casos de ptosis congénita o en ptosis causada por daño al nervio oculomotor. La cirugía del músculo elevador es altamente personalizada y requiere una evaluación detallada del funcionamiento muscular y la posición del párpado.
Reanclaje del tarso al frontalis: En algunos casos, especialmente cuando el músculo elevador está gravemente dañado o es insuficiente, se puede realizar una suspensión del párpado al músculo frontal. En este procedimiento, una sutura o una banda de silicona se conecta desde el tarso (la estructura de soporte del párpado) hasta el músculo frontal, permitiendo que el párpado se eleve mediante la contracción del músculo frontal.
Tratamientos no quirúrgicos
Para algunos pacientes, especialmente aquellos con ptosis leve o aquellos que no son candidatos ideales para la cirugía, los tratamientos no quirúrgicos pueden ofrecer una mejora temporal o gradual de la condición.
Uso de gafas con soportes de párpados: Estas gafas especiales, también conocidas como gafas de «crutch», tienen un pequeño soporte que ayuda a mantener el párpado elevado. Son una solución no invasiva que puede ser particularmente útil para pacientes con ptosis fluctuante o aquellos que buscan evitar la cirugía. Las gafas con soportes de párpados son generalmente personalizadas para cada paciente para asegurar comodidad y efectividad.
Ejercicios de párpados: Algunos ejercicios pueden fortalecer los músculos del párpado, aunque su efectividad puede variar según la causa de la ptosis. Los ejercicios generalmente incluyen:
- Levantamiento del párpado: Intentar levantar el párpado repetidamente contra una resistencia suave.
- Masajes suaves: Masajear suavemente el párpado para mejorar la circulación y la fuerza muscular.
Estos ejercicios pueden ser recomendados por un oftalmólogo o un fisioterapeuta especializado en rehabilitación ocular. Aunque no siempre eliminan la ptosis, pueden mejorar la fuerza muscular y reducir la severidad de los síntomas.
Tratamientos Médicos
En algunos casos, los tratamientos médicos pueden ser apropiados para manejar la ptosis palpebral. Estos tratamientos incluyen:
Neuromoduladores: Comúnmente conocido por su uso en tratamientos estéticos, puede ser utilizado en algunos casos de ptosis. Los neuromduladores puede ser inyectados en los músculos antagonistas (músculos que se oponen al músculo elevador del párpado) para reducir su actividad, lo que puede permitir que el músculo elevador funcione más efectivamente y eleve el párpado. Este tratamiento es generalmente temporal, con efectos que duran de 3 a 6 meses, y puede ser una solución adecuada para pacientes con ptosis leve o para aquellos que no desean someterse a cirugía.
Medicamentos para condiciones subyacentes: Si la ptosis es causada por una condición médica subyacente, como la miastenia gravis, el tratamiento de la condición puede ayudar a mejorar la ptosis. Los medicamentos que mejoran la transmisión neuromuscular, como los inhibidores de la acetilcolinesterasa, pueden ser útiles en estos casos.
Nervios y enfermedades relacionadas con la ptosis palpebral
La ptosis palpebral, o caída del párpado superior, es una condición que puede estar relacionada con diversos problemas neurológicos y enfermedades. Comprender los nervios afectados y las enfermedades subyacentes es crucial para el diagnóstico y tratamiento adecuados.
¿Qué nervio se ve afectado en la ptosis palpebral?
La ptosis palpebral puede estar estrechamente relacionada con el nervio oculomotor, también conocido como el nervio craneal III. Este nervio es esencial para el control del músculo elevador del párpado superior, que es responsable de levantar el párpado y permitir una visión clara. El nervio oculomotor no solo controla el músculo elevador del párpado, sino que también inerva otros músculos extraoculares que son fundamentales para el movimiento del ojo y la función del iris.
Funciones del nervio oculomotor: El nervio oculomotor tiene varias funciones críticas, incluyendo:
- Control del músculo elevador del párpado superior: Permite que el párpado se eleve adecuadamente.
- Inervación de los músculos extraoculares: Controla los músculos que mueven el ojo hacia arriba, abajo y medialmente.
- Control del esfínter del iris: Regula la contracción de la pupila (miosis) y la acomodación del cristalino para la visión cercana.
Impacto de la disfunción del nervio oculomotor: Cuando hay daño o disfunción en el nervio oculomotor, el músculo elevador del párpado superior no puede funcionar correctamente. Esto resulta en ptosis, donde el párpado superior cae y puede cubrir parcial o totalmente la pupila, afectando la visión. Las causas de la disfunción del nervio oculomotor pueden ser diversas, incluyendo lesiones traumáticas, enfermedades neurológicas, tumores y enfermedades vasculares como aneurismas o accidentes cerebrovasculares.
¿Qué enfermedad produce caída de párpados?
Varias enfermedades pueden causar la caída de los párpados, ya sea afectando directamente los músculos del párpado o los nervios que los controlan. Las principales enfermedades que pueden provocar ptosis incluyen miastenia gravis, el síndrome de Horner y la parálisis del nervio oculomotor.
Miastenia gravis
La miastenia gravis es una enfermedad autoinmune que afecta la comunicación entre los nervios y los músculos. En esta condición, el sistema inmunológico produce anticuerpos que bloquean o destruyen los receptores de acetilcolina en la unión neuromuscular, impidiendo la transmisión efectiva de señales nerviosas a los músculos. Esta interrupción en la señalización provoca debilidad muscular, que puede fluctuar a lo largo del día y empeorar con la actividad.
Síntomas de miastenia gravis:
- Ptosis: Debilidad de los músculos del párpado, causando caída del párpado superior.
- Diplopía (visión doble): Debido a la debilidad de los músculos extraoculares.
- Fatiga muscular: Afecta la fuerza y la resistencia muscular en varias partes del cuerpo.
- Problemas respiratorios y de deglución: En casos severos, pueden verse afectados los músculos respiratorios y deglutorios.
El diagnóstico de la miastenia gravis se confirma a través de pruebas como el ensayo de anticuerpos anti-receptores de acetilcolina y estudios de conducción nerviosa. El tratamiento puede incluir medicamentos que mejoren la transmisión neuromuscular, inmunosupresores y, en algunos casos, la extirpación del timo (timectomía).
Síndrome de horner
El síndrome de Horner es una afección neurológica que resulta de una interrupción en la vía simpática que inerva el ojo y la cara. Esta vía nerviosa se extiende desde el cerebro, pasando por el tronco encefálico y la médula espinal, hasta los ganglios simpáticos cervicales y finalmente al ojo.
Síntomas del síndrome de horner:
- Ptosis: Caída leve del párpado superior debido a la debilidad del músculo de Müller, que es inervado por el sistema simpático.
- Miosis: Constricción de la pupila, que no se dilata adecuadamente en condiciones de baja luz. (vincular a artículo de miosis)
- Anhidrosis: Reducción o ausencia de sudoración en el lado afectado de la cara.
- Enoftalmos: Aparente hundimiento del ojo dentro de la órbita.
El síndrome de Horner puede ser causado por lesiones en cualquier punto de esta vía simpática, incluyendo tumores pulmonares (pancoast), lesiones en el cuello, y problemas vasculares como disección de la arteria carótida. El diagnóstico se realiza mediante pruebas clínicas y de imagen, y el tratamiento se centra en abordar la causa subyacente.
Parálisis del nervio oculomotor
La parálisis del nervio oculomotor puede resultar de varias condiciones, incluyendo accidentes cerebrovasculares, tumores, aneurismas y traumatismos craneales. Cuando este nervio se ve afectado, los músculos inervados por el nervio oculomotor, incluido el músculo elevador del párpado superior, no funcionan adecuadamente.
Síntomas de parálisis del nervio oculomotor:
- Ptosis: Caída del párpado superior debido a la disfunción del músculo elevador.
- Diplopía: Visión doble debido a la parálisis de los músculos extraoculares.
- Dilatación pupilar (Midriasis): Pupila dilatada debido a la afectación del esfínter del iris.
- Desviación ocular: El ojo puede desviarse hacia afuera y abajo debido a la debilidad muscular.
El diagnóstico de la parálisis del nervio oculomotor incluye exámenes neurológicos y de imagen, como la resonancia magnética (RM) o la tomografía computarizada (TC), para identificar la causa subyacente. El tratamiento depende de la causa específica y puede incluir intervenciones médicas o quirúrgicas para aliviar la compresión del nervio o tratar la enfermedad subyacente.
¿Qué vitamina ayuda para mejorar los párpados caídos?
La vitamina B12 es conocida por su importancia en la salud neurológica y muscular. Una deficiencia de vitamina B12 puede contribuir a problemas neuromusculares, incluyendo la ptosis palpebral. Asegurarse de tener niveles adecuados de vitamina B12 puede ayudar a mantener la función muscular adecuada.
¿Qué hacer para detener la caída de los párpados?
Para prevenir o retrasar la caída de los párpados, se pueden seguir estos consejos:
Mantener una dieta saludable: Consumir alimentos ricos en vitaminas y minerales, especialmente aquellos que benefician la salud ocular y neuromuscular.
Realizar ejercicios faciales: Ejercicios específicos pueden ayudar a fortalecer los músculos alrededor de los ojos.
Evitar el uso prolongado de lentes de contacto: Darles a los ojos un descanso adecuado y evitar el uso excesivo de lentes de contacto.
Proteger los ojos del sol: Usar gafas de sol para proteger los ojos y la piel alrededor de los párpados de los daños UV.
¿Cómo levantar los párpados caídos de forma natural?
Ejercicios para los ojos:
- Parpadear con fuerza repetidamente.
- Usar los dedos para levantar suavemente los párpados y mantenerlos en esa posición durante unos segundos.
Masajes y aplicaciones tópicas:
- Masajear suavemente el área del párpado con aceite de coco o crema de aloe vera para mejorar la circulación.
¿Qué fruta es buena para los párpados caídos?
Las frutas ricas en antioxidantes y vitamina C, como las naranjas y las fresas, son beneficiosas para la piel y pueden ayudar a mejorar la elasticidad y la salud general de los párpados.
¿Qué medicamento es bueno para el párpado caído?
El tratamiento médico de la ptosis palpebral depende fundamentalmente de la causa subyacente de la condición. Dado que la ptosis puede ser el resultado de diversas enfermedades neuromusculares, inflamatorias o autoinmunes, el tratamiento debe ser personalizado y supervisado por un profesional de la salud. Es crucial que cualquier medicación sea recetada por un oftalmólogo o un médico especializado, quien evaluará el caso específico del paciente y determinará el tratamiento más adecuado. A continuación, se describen algunos medicamentos que pueden ser útiles en el tratamiento de la ptosis palpebral, dependiendo de la causa subyacente.
Medicamentos para la miastenia gravis
La miastenia gravis es una enfermedad autoinmune que afecta la comunicación entre los nervios y los músculos, lo que provoca debilidad muscular y, en muchos casos, ptosis palpebral. El tratamiento médico de esta condición puede incluir:
Inhibidores de la acetilcolinesterasa: Estos medicamentos, como la piridostigmina (Mestinon), son utilizados para mejorar la transmisión neuromuscular en pacientes con miastenia gravis. Funcionan al inhibir la enzima acetilcolinesterasa, que descompone la acetilcolina en la unión neuromuscular. Al inhibir esta enzima, se incrementa la cantidad de acetilcolina disponible para estimular los receptores en los músculos, mejorando así la contracción muscular y reduciendo la debilidad, incluyendo la del párpado.
El uso de inhibidores de la acetilcolinesterasa puede mejorar significativamente la fuerza muscular y la función del párpado en pacientes con miastenia gravis. Sin embargo, es esencial que estos medicamentos sean recetados y monitorizados por un médico, ya que la dosis y la frecuencia deben ser ajustadas individualmente para evitar efectos secundarios y asegurar la máxima eficacia.
Corticosteroides
Los corticosteroides son medicamentos antiinflamatorios potentes que pueden ser utilizados en el tratamiento de diversas enfermedades inflamatorias y autoinmunes que pueden causar ptosis palpebral.
Corticosteroides sistémicos: Los corticosteroides como la prednisona pueden ser prescritos para reducir la inflamación y modular la respuesta inmune en condiciones como la miastenia gravis, la uveítis o enfermedades inflamatorias sistémicas. Estos medicamentos ayudan a disminuir la inflamación y la autoagresión del sistema inmune, lo que puede aliviar la debilidad muscular y mejorar la función del párpado.
El uso de corticosteroides debe ser cuidadosamente gestionado por un profesional de la salud debido a sus potenciales efectos secundarios, que pueden incluir aumento de peso, hipertensión, osteoporosis y riesgo incrementado de infecciones. La dosificación debe ser ajustada según la respuesta del paciente y la duración del tratamiento debe ser limitada para minimizar los riesgos asociados con el uso prolongado.
La ptosis palpebral es una condición compleja que puede resultar de diversas causas, incluyendo enfermedades neuromusculares, inflamatorias y autoinmunes. El tratamiento efectivo de la ptosis depende de un diagnóstico preciso y una comprensión detallada de la causa subyacente. Las opciones de tratamiento varían desde intervenciones quirúrgicas hasta medicamentos específicos como inhibidores de la acetilcolinesterasa y corticosteroides, que deben ser prescritos y monitorizados por profesionales de la salud. Al abordar la ptosis de manera integral y personalizada, es posible mejorar significativamente la función del párpado y la calidad de vida del paciente. Es esencial que cualquier tratamiento sea realizado bajo la supervisión de un oftalmólogo o especialista, garantizando así un manejo seguro y eficaz de la condición.